Die Bildung von aktivem Vitamin D ist ein mehrstufiger Prozess (s. Abb. 1). Zunächst wird in der Haut aus 7-Dehydrocholesterol durch die UVB-Strahlen des Sonnenlichts das Provitamin D3 gebildet. Durch Körperwärme entsteht aus dieser Vorstufe das inaktive Vitamin D3, das in der Fachsprache auch als Cholecalciferol oder als Calciol bezeichnet wird. Vitamin D3 kann zusätzlich auch über bestimmte Lebensmittel aufgenommen werden – die Nahrung spielt bei der Vitamin-D-Versorgung grundsätzlich aber eine eher untergeordnete Rolle. Aus diesem Grund sollte Vitamin D3 bei unzureichender Sonnenbestrahlung der Haut supplementiert werden. Vitamin D3 wird in Form diverser Nahrungsergänzungs- oder Arzneimittel zum Kauf angeboten.
Vitamin D3 wird aus der Haut über das Blut (gebunden an das Vitamin-D-Bindungsprotein) in die Leber transportiert, wo es durch das Enzym 25-Hydroxylase in 25-OH-Vitamin D3 umgewandelt wird. Diese Form – auch bekannt als Calcidiol – wird zur Analyse der Serumwerte herangezogen und ist damit der wichtigste Parameter zur Feststellung eines möglichen Vitamin-D-Mangels. 25-OH-Vitamin D3 wird über das Blut zu vielen unterschiedlichen Zielgeweben transportiert, z. B. zu Niere, Prostata, Darm oder Endothelzellen. In diesen Geweben wird durch das Enzym 1-alpha-Hydroxylase 1,25-(OH)2-Vitamin D3 gebildet. Dabei handelt es sich um das stoffwechselaktive Vitamin-D-Hormon. Es übt seine Wirkung aus, indem es im Zellkern der Zielgewebe an den Vitamin-D-Rezeptor (VDR) bindet und auf diese Weise die Bildung von Proteinen steuert.
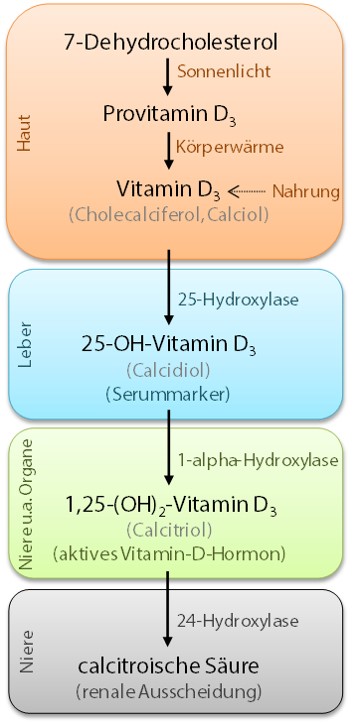
Der Abbau von Vitamin D erfolgt schließlich über das Enzym 24-Hydroxylase, das aus Calcitriol die biologisch inaktive calcitroische Säure bildet. Diese ist wasserlöslich und wird über die Nieren ausgeschieden.
Neben Cholecalciferol (Vitamin D3), das insbesondere in tierischen Lebensmitteln vorkommt, gibt es die Form Ergocalciferol (Vitamin D2). Diese entsteht aus der Vorstufe Ergosterol, das in pflanzlichen Lebensmitteln vorkommt, und unterscheidet sich von Cholecalciferol chemisch durch eine zusätzliche Doppelbindung und eine Methylgruppe. Auch Vitamin D2 eignet sich zur Supplementierung. Allerdings scheint Vitamin D2 durch seine chemische Struktur schlechter an das Enzym 25-Hydroxylase sowie das Vitamin-D-Bindungsprotein und den Vitamin-D-Rezeptor zu binden (Houghton und Vieth, 2006). Möglicherweise ist daher die Wirksamkeit von Vitamin D2 geringer als von Vitamin D3.
Magnesium ist essentiell für den Vitamin-D-Stoffwechsel
Um Vitamin D in seine aktive Form umzuwandeln wird Magnesium benötigt: Der Mineralstoff ist Cofaktor für die hepatische 25-Hydroxylase und die renale 1-alpha-Hydroxylase. Zudem benötigt auch das Vitamin-D-Bindungsprotein Magnesium.
Bei einem Magnesiummangel kann der Vitamin-D-Stoffwechsel daher nur ineffektiv ablaufen. Dann können auch Vitamin-D-Nahrungsergänzungsmittel nicht optimal genutzt werden. Ohne genug Magnesium bleibt das Vitamin D gespeichert und inaktiv.[1]Uwitonze AM, Razzaque MS (2018): Role of Magnesium in Vitamin D Activation and Function. The Journal of the American Osteopathic Association, 118: 181-189. Ein Magnesiummangel kann somit auch anfälliger für Vitamin-D-Mangelerkrankungen machen wie Knochen- und Herz-Kreislauf-Erkrankungen sowie Gefäßkalzifizierung. Wer einen optimalen Magnesium-Spiegel hat, benötigt weniger Vitamin D. Umgekehrt fördert Vitamin D die Aufnahme von Magnesium im Darm. Die beiden Nährstoffe arbeiten somit synergistisch zusammen.
